- Startseite
- Magazin
- Reisen
- Zika-Virus: Infektion ohne Symptome – aber mit Folgen
Zika-Virus: Infektion ohne Symptome – aber mit Folgen
Eine Erkrankung ohne Anzeichen? Geht das? Ja, das geht. Bei einer Zika-Virus-Infektion verlaufen 70 bis 80 Prozent der Erkrankungen ganz ohne Symptome. Beim Rest sind milde Verläufe der Krankheit festzustellen. Das heißt: Vier von fünf infizierte Personen merken gar nicht, dass sie eine Infektion haben. Und das ist das Tückische: Denn Zika kann schwerwiegende Folgeerkrankungen nach sich ziehen. Und es können weitere Menschen unbemerkt angesteckt werden.
Antworten zu allen relevanten Fragen einer Zika-Virus-Infektion geben wir Ihnen in diesem Artikel.
Was genau ist Zika?
Das Zika-Virus gehört zur Gruppe der Flaviviren und ist damit unter anderem mit dem Hepatitis E-Virus, dem Gelbfieber-, Dengue-Fieber verwandt. Es wird von weiblichen Aedes-Mücken übertragen, zu denen auch die berüchtigten „Tigermücken“ gehören. Bekannt sind zwei Formen des Virus: der afrikanische und der asiatische Subtyp, wobei letzterer für die großen Ausbrüche in Süd- und Mittelamerika seit 2015 verantwortlich ist. Eine Übertragung von Mensch zu Mensch ist durch direkten Sexualkontakt möglich. Gegenüber Umwelteinflüssen und Desinfektionsmitteln ist das Virus jedoch äußerst empfindlich.
Finden Sie jetzt schnell und einfach Ihre passende Reisekrankenversicherung
- Zusatzschutz für Kurz- und Langzeitreisende – beruflich wie privat
- Starke Leistungen für ambulante und stationäre Behandlungen im Ausland
- Zuverlässige Beratungs- und Assistance-Leistungen rund um die Uhr
Zika-Virus: Erst eine Epidemie macht das Virus bekannt
Zwischen 2015 und 2017 haben sich lokale Infektionen mit dem Zika-Virus zu einer Epidemie von globalem Ausmaß entwickelt. Obwohl das Virus bereits vor gut 70 Jahren entdeckt wurde, war es bis zu den ersten größeren Ausbrüchen 2007 und 2013 im Pazifikraum kaum bekannt. Eine mögliche Erklärung für diese Unauffälligkeit lag an den zunächst vergleichsweise milden oder gar nicht erst erkennbaren Symptomen, die die Infektion mit sich bringt. Erst die massenhaften Ausbrüche mit sehr vielen Erkrankten im Jahr 2015 und die gehäuft beobachteten Folgeerkrankungen – bei Schwangeren kam es z. B. zu Fehlbildungen bei Föten und Neugeborenen – ließen Rückschlüsse darauf zu, wie gefährlich das Zika-Virus wirklich ist. Besonders aufgrund der zunächst unspezifischen Symptome ist es besonders wichtig zu wissen, wie die Virusinfektion identifiziert werden kann.
Wenn Symptome, dann häufig unspezifisch
In den Fällen, in denen Symptome auftreten, sind diese innerhalb von drei bis zwölf Tagen nach der Infektion mit dem Zika-Virus festzustellen. Und sie äußern sich in der Regel verhalten: Typisch sind niedriges Fieber sowie Kopf-, Glieder-, und Muskelschmerzen – also Symptome, die bei einer Vielzahl anderer Virusinfektionen wie Dengue, Chikungunya oder West-Nil-Fieber auch vorkommen. Sie könnten jedoch auch frühe Zeichen einer ungleich gefährlicheren Malaria sein. Anhand der Symptome allein lässt sich also eine Zika-Ansteckung nicht zweifelsfrei diagnostizieren.
Weitere Erscheinungsbilder sind eine nicht-eitrige Bindehautentzündung der Augen oder ein juckender Ausschlag, der sich auf Handflächen und Fußsohlen ausbreiten kann. Ein ähnlicher Ausschlag ist ebenso ein Symptom des Dengue-Fiebers. Er dauert etwa sechs Tage an. Als Begleiterscheinungen können ein Druckgefühl hinter den Augen, Übelkeit, Appetitlosigkeit und Durchfall vorkommen.
Die Symptome erstrecken sich in der Regel über einen Zeitraum von bis zu einer Woche. Längere, komplizierte oder gar tödliche Verläufe sind sehr selten und betreffen meistens eher Menschen in hohem Alter oder mit schweren Vorerkrankungen.
Mögliche Symptome des Zika-Virus Dazu gehören: Fieber, Kopfschmerzen, Hautausschlag, Muskel/Gelenkschmerzen, Ermüdungen & gerötete Augen
Mögliche Komplikationen einer Zika-Virus-Erkrankung
Das Problem sind also nicht die Symptome der Zika-Virus-Erkrankung selbst, sondern viel mehr mögliche schwerwiegende Folgeerkrankungen, die eine Ansteckung mit dem Zika-Virus hervorrufen kann.
Erst das gehäufte globale Auftreten von Zika-Virus-Infektionen in den vergangenen Jahren erlaubte es den Ärzten, Zusammenhänge zwischen dem Virus und anderen Krankheiten herzustellen. Hier offenbart sich, wie gefährlich das Virus sein kann, wenn es zu Komplikationen kommt.
Das Guillain-Barré-Syndrom als Folge einer Zika-Virus-Infektion
Bereits im Zuge des Zika-Ausbruchs in Polynesien im Jahr 2013 erkannten Ärzte bei ihren Patienten eine auffallende Häufung einer schweren neurologischen Erkrankung: des Guillain-Barré-Syndroms – einer in fünf Prozent der Fälle tödlichen peripheren Nervenentzündung. Diese Krankheit tritt oft im Zusammenhang mit besonderen Infektionen durch Viren und Bakterien auf und muss nicht selten intensivmedizinisch behandelt werden. So kann es z. B. zu einer Lähmung der Atemmuskulatur kommen. Gerade in den Ausbruchgebieten ist die Behandlung des Guillain-Barré-Syndroms eine schwere zusätzliche Belastung für die Gesundheitseinrichtungen.
Es wird angenommen, dass diese Komplikation durch autoimmunologische Prozesse ausgelöst wird. Besonders anfällig sind daher solche Menschen, die eine Veranlagung für Autoimmunreaktionen haben. Letztlich ist jedoch die genaue Ursache noch immer unklar. Es stehen unterschiedliche immunologische Behandlungsverfahren zur Verfügung.
Mit zunehmender Forschung am Virus selbst und aufgrund der Auswertung der Datenflut aus den vergangenen Jahren wurde klar: Auch andere Störungen des Nervensystems können mit einer Zika-Virus-Infektion einhergehen. Diskutiert werden Entzündungen des Rückenmarks und der Hirnhäute, Hörstörungen sowie die Lähmung von Gesichtsnerven.
Infektionen von Schwangeren und ungeborenen Kindern mit dem Zika-Virus
Eine weitere Komplikation im Zusammenhang mit dem Zika-Virus offenbarte sich besonders in Brasilien: Bilder von Säuglingen mit ungewöhnlich kleinen Köpfen gingen um die Welt und prägten die öffentliche Wahrnehmung der Krankheit. Auf dem Höhepunkt der Zika-Infektionen in Nordostbrasilien Mitte bis Ende des Jahres 2015 berichteten die lokalen Gesundheitsbehörden zum ersten Mal über den auffälligen Anstieg der Zahl an Neugeborenen, die an einer sogenannten „Mikrozephalie“ litten, wie die Verkleinerung des kindlichen Schädels bezeichnet wird. Sie kann mit schweren Hirnschäden und Entwicklungsstörungen einhergehen oder gar zum Tod des Kindes im Mutterleib führen – besonders wenn die Infektion in einer frühen Phase der Schwangerschaft auftritt (im ersten Drittel, dem sogenannten „Trimenon“). Häufigstes Symptom der Infektion bei Schwangeren ist der oben beschriebene Hautausschlag.
Natürlich können neben einer Infektion der Mutter noch viele weitere Ursachen wie Mangelernährung, Drogenmissbrauch oder bestimmte Medikamente für diese Art von Missbildungen verantwortlich sein. Bei Ultraschalluntersuchungen noch Ungeborener in den Ausbruchgebieten wurden allerdings zahlreiche weitere Schäden des kindlichen Nervensystems beobachtet und mit einer Zika-Virus-Infektion in der Schwangerschaft in Verbindung gebracht.
Während dieser Zusammenhang anfangs noch umstritten und statistisch nicht ausreichend abgesichert war, ist er heute eindeutig: Die zahlreichen Fälle lieferten Wissenschaftlern eine Datengrundlage, die einige Schlussfolgerungen möglich machen – sowohl was die konkreten Symptome als auch die Risiken für bestimmte Personengruppen betrifft. So kann beispielsweise eine frühere Dengue-Infektion bei Schwangeren Auslöser oder Verstärker des Zika-Krankheitsbildes sein – zumindest wird diese Wechselbeziehung diskutiert.
Übertragung von Zika-Viren
Doch wie konnte sich das Zika-Virus innerhalb so kurzer Zeit so weiträumig verbreiten? Einer der Gründe könnte darin liegen, dass das Virus durch viele Mückenarten übertragen werden kann.
Übertragung durch Mücken
Die Aedes-Mücken, die das Virus übertragen, sind äußerst gierige Blutsauger. Sie nehmen während ihrer Blutmahlzeit an infizierten Menschen Viren aus deren Blut auf. Nach Vermehrung der Erreger in den Mücken können diese dann das Virus beim nächsten Stich auf gesunde Menschen übertragen. Außerdem leben die Mücken gern in der Nähe menschlicher Siedlungen, z. B. in Wasserbehältern, und können so innerhalb kurzer Zeit viele Personen infizieren. Aus diesem Grund wird in Südfrankreich inzwischen beispielsweise vor Blumenvasen auf Friedhöfen gewarnt.
Übertragung von Mensch zu Mensch
Bereits 2008 gab es Hinweise auf eine Übertragung von Mensch zu Mensch – also ohne Mücken als Zwischenwirte. Das Virus kann durch Sexualkontakte weitergegeben werden. Im Sperma wurde bis zu 188 Tage nach Symptombeginn genetisches Material des Virus nachgewiesen. Eine Übertragung scheint noch bis zu 41 Tage nach der Infektion möglich, also noch lange nach der akuten Krankheitsphase. Das Zika-Virus kann zudem über oralen Sex, Vaginalsekret oder Menstruationsblut weitergegeben werden. Es wurden sowohl Übertragungen von der Frau auf den Mann, vom Mann auf die Frau als auch von Mann auf den Mann dokumentiert. Das Robert Koch-Institut berichtete schon im Mai 2016 über eine sexuell übertragene Infektion der Partnerin eines Reiserückkehrers aus Puerto Rico. Nach derzeitigem Wissensstand ist jedoch keine abschließende Beurteilung über das Ausmaß und die Dauer des sexuellen Übertragungsrisikos möglich.
Weitere Übertragungsmöglichkeiten
Im Laufe der Jahre kristallisierten sich weitere Übertragungsmöglichkeiten des Zika-Virus heraus: So tauchte 2013 in Polynesien der Verdacht auf eine Übertragung von der Mutter auf das Kind während des Geburtsvorganges auf. Später ergaben sich Hinweise auf eine Übertragung durch Bluttransfusionen. Hier kommt erschwerend hinzu, dass dem jeweiligen Spender eine Erkrankung gar nicht bewusst ist, da die Infektion ganz unscheinbar verlaufen kann, während bisher noch keine routinemäßige Untersuchung des Spenderblutes auf Zika-Viren stattfindet. Zusätzlich wurden bei Erkrankten bereits zwei Tage nach Symptombeginn Viren in geringen Mengen im Urin und Speichel gefunden.
Übertragung des Zika Virus Das Virus wird durch Moskitostiche verbreitet. Das Virus kann durch Blut oder sexuell an weitere Personen übertragen werden. Dabei erkrankt einer von fünf infizierten Menschen. Zusätzlich kann eine schwangere Frau das Virus auf ihr Baby übertragen, was zu einer Mikrozephalie führen kann. 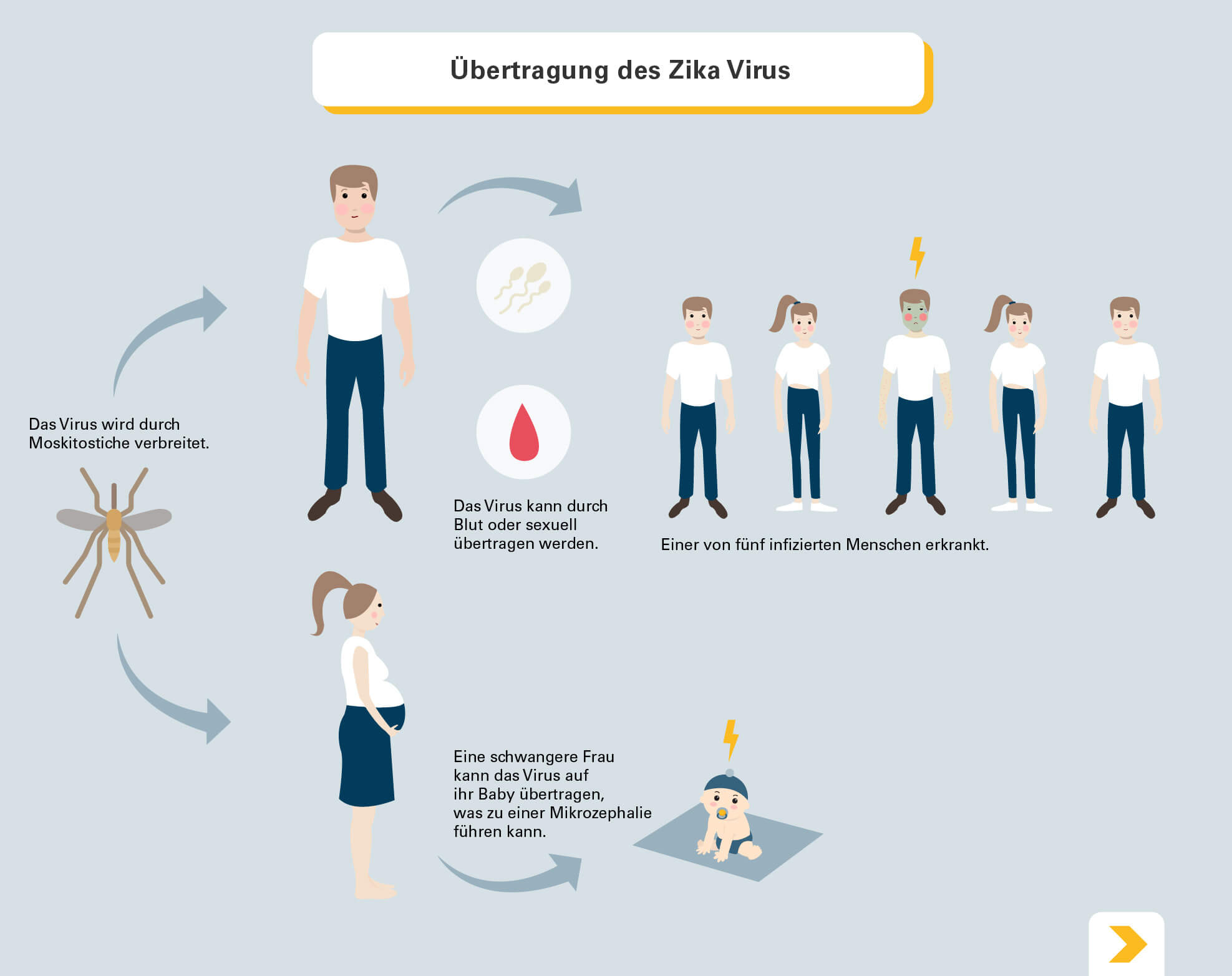
Diagnosemöglichkeiten bei Symptomen einer Zika-Virus-Infektion
Nicht jeder Reisende, der aus einem Zika-Gebiet zurückkehrt, muss sich auf eine Infektion hin untersuchen lassen. Jedoch sollte jeder fiebernde Reisende an die Möglichkeit einer Malaria- oder einer anderen ernsthaften Infektion denken. Dementsprechend ist im Zweifelsfall eine ärztliche Untersuchung unbedingt anzuraten.
Da eine Zika-Virus-Erkrankung meist leicht verläuft, von allein abklingt und eine ursächliche Behandlung nicht erfolgen kann, ist die Diagnosestellung nur in bestimmten Fällen sinnvoll. Welche Methoden dafür eingesetzt werden, hängt vom Zeitpunkt der Untersuchung ab:
- Bis zum 7. Tag nach Auftreten der Krankheitssymptome lässt sich das Virus mittels einer sogenannten „PCR“ (Nachweis des genetischen Materials des Erregers) im Blut und Urin des Patienten nachweisen.
- Zwischen Tag 8 und 27 nach Erkrankungsbeginn kann eine Antikörperuntersuchung durchgeführt werden, die unsere Immunantwort auf das Virus erkennt. Allerdings hat diese Immunantwort zahlreiche Kreuzreaktionen: Die Untersuchung wird also durch Antikörper gestört, die wir gegen andere, ähnliche Viren gebildet haben. Auch zu diesem Zeitpunkt kann die oben erwähnte PCR noch erfolgen.
- Ab Tag 28 ist nur noch die Diagnosestellung mittels Antikörperuntersuchung sinnvoll.
Detaillierte Informationen zu den verschiedenen Diagnosetechniken finden Sie auf der Seite des Bernhard-Nocht-Instituts für Tropenmedizin.
Für wen ist eine Diagnosestellung sinnvoll?
Aus den geschilderten Beispielen wird deutlich, dass nicht jeder, der sich mit dem Zika-Virus infiziert hat, gleichermaßen gefährdet ist. Die gesetzlichen Krankenkassen übernehmen daher nur in bestimmten Fällen die Kosten für eine entsprechende Untersuchung. Privatversicherte sollten vor der Untersuchung mit ihrer Versicherung sprechen, um eine Kostenerstattung abzuklären. Je nach Regelung im Vertrag werden die Kosten einer Untersuchung von Auslandsreise-Krankenversicherungen z. B. dann getragen, wenn Symptome bestehen und die Untersuchung im Ausland stattfindet. Da es hier keine einheitliche Regelung gibt, ist eine Anfrage beim Versicherungsunternehmen zweckmäßig. Rein medizinisch gesehen, ist eine Untersuchung sinnvoll, wenn mindestens eines der folgenden Kriterien erfüllt ist:
- Schwangere Frauen, die während des Auslandsaufenthaltes oder bis zu 21 Tage danach unter mindestens zwei der oben gelisteten Symptome leiden. Sie sollten sich auf eine Zika-Virus-Infektion testen lassen. Wenn die Untersuchung positiv ausfällt, ist es ratsam, Ultraschallkontrollen in Abständen von vier Wochen und in enger Absprache mit dem Frauenarzt durchzuführen.
- Schwangere, die nicht unter Symptomen leiden, sich jedoch während der Frühschwangerschaft in einem Epidemiegebiet aufhielten, können einen Antikörpertest machen lassen.
- Kalkablagerungen im Gehirn des Fötus: Finden sich im Ultraschall auffallende Kalkablagerungen im Gehirn des Fötus oder wird bei den Vorsorgeuntersuchungen eine Mikrozephalie festgestellt, ist ebenfalls eine explizite Diagnostik notwendig.
- Männer, die in gefährdete Regionen reisten und deren Partnerin schwanger ist, sollten sich untersuchen lassen und bis zum Eingang des Testergebnisses Kondome beim Sexualverkehr benutzen. So kann eine mögliche Infektion der Frau durch Sperma oder andere Sekrete vermieden werden. Lesbische Paare sollten ebenso auf „Safer Sex“ achten, wenn eine Partnerin ein Kind erwartet. Das Virus kann durch Vaginalsekret übertragen werden – und zwar bis zu 41 Tage nach der Infektion.
Was tun, um vorzubeugen? Das sind die Vorsichtsmaßnahmen!
Gegen das Zika-Virus gibt es (noch) keine Impfung. Handelt es sich bei Ihrem Reiseziel um ein Risikogebiet für Zika-Infektionen, sollten Sie die ohnehin wichtigen Maßnahmen zur Vermeidung von Insektenstichen noch bewusster und gewissenhafter durchführen.
Die drei wichtigsten Grundregeln bei der Vermeidung von Insektenstichen:
- Tragen Sie langärmelige Kleidung und lange Hosen.
- Schlafen Sie immer unter einem Moskitonetz.
- Benutzen Sie Repellents auf Haut und Kleidung.
Allgemeine Vorsichtsmaßnahmen
Alle Reisenden sollten ihre Sexualpartner mindestens sechs Monate nach Rückkehr aus den Zika-Ausbruchgebieten durch den Gebrauch von Kondomen schützen – und zwar unabhängig davon, ob auf der Reise oder kurz danach Symptome einer Infektion (z. B. Fieber, Hautausschlag oder Gelenkschmerzen) aufgetreten sind oder nicht. Frauen sollten eine Schwangerschaft konsequenterweise in dieser Zeit verhindern oder vorher eine Diagnostik durchführen lassen. Diese Empfehlungen sind natürlich nicht allgemeingültig und von den konkreten Bedingungen im Reiseland abhängig. Im Zweifel sollten Sie sich durch einen fachkundigen Arzt beraten lassen.
Reiserückkehrer, die in Ländern oder Regionen leben, in denen Tigermücken vorkommen, sollten bis zu drei Wochen nach Heimkehr Mückenstiche nach Möglichkeit vermeiden. So kann eine lokale Ausbreitung des Virus verhindert werden.
Vorsichtsmaßnahmen für Schwangere
Da das Zika-Virus bei Kindern im Mutterleib zu schweren Missbildungen führen kann, raten alle maßgeblichen Institutionen und Fachgesellschaften schwangeren Frauen sowie Frauen, die während der Reise oder in den Wochen danach schwanger werden wollen, von einem Aufenthalt in den betroffenen Ländern ab. Detaillierte Informationen erhalten Sie vom Auswärtigen Amt. Können Sie die Reise nicht aufschieben, sollten Sie bei den oben genannten Maßnahmen zur Vermeidung von Insektenstichen besonders gründlich sein.
Wie erwähnt, ist eine sexuelle Übertragung des Virus möglich. Daher wird empfohlen, nach einem Aufenthalt in Zika-Ausbruchgebieten beim Sexualverkehr mit Schwangeren Kondome zu benutzen – und zwar für die Dauer der gesamten Schwangerschaft.
Herkunft und Verbreitung des Zika-Virus
Die erste Entdeckung des Zika-Virus
Entdeckt wurde das Virus bereits im Jahr 1947 im ugandischen Zika-Wald: Im Zuge von Gelbfieberforschungen wurde es erstmals bei einem Rhesusaffen nachgewiesen. Diese sind die Hauptwirte für den Erreger, er kann von Mücken auf andere Wirbeltiere – und damit auf den Menschen – übertragen werden. Der erste Nachweis beim Menschen erfolgte 1952 in Tansania und Uganda. Dennoch blieb die Krankheit für Jahrzehnte relativ unbekannt. Erst größere Ausbrüche 2007 auf der Insel Yap in Mikronesien und 2013 in Polynesien lenkten langsam das Interesse der Öffentlichkeit auf das Virus; im selben Jahr wies das Hamburger Tropeninstitut den Erreger erstmals bei einem europäischen Reiserückkehrer nach.
Zika-Virus 2014 in Brasilien und die Folgen
Schlagartige und traurige Berühmtheit erlangte das Virus im Jahr 2014. Es hatte Brasilien erreicht und verbreitete sich von dort aus rasend schnell: 2016 war es bereits in 48 Ländern und Regionen aufgetaucht, im Januar 2018 waren es schon 84. Ganze Landstriche schienen vom Zika-Virus heimgesucht worden zu sein. So wurden vor Ort erworbene Krankheitsfälle sogar in den USA (u. a. Puerto Rico, Brownsville/Texas, Miami/Florida), den Ländern West- und Zentralafrikas sowie in Südostasien (u.a. Thailand, Vietnam, Singapur) gemeldet. Das Virus griff mit einer so hohen Geschwindigkeit um sich, dass die Weltgesundheitsorganisation am 1. Februar 2016 den globalen Gesundheitsnotstand ausrufen musste. Erst neun Monate später wurde er wieder aufgehoben.
Zika in Europa
In Europa wäre eine Übertragung des Zika-Virus durch die Tigermücke (A. albopictus) möglich. Diese Mückenart steht schon seit Jahren im Fokus der öffentlichen Aufmerksamkeit: Weit entfernt von ihrer Heimat Asien, ist sie heute bis nach Europa und damit nach Deutschland (z. B. Freiburg, Jena, Sinsheim) vorgedrungen. Die Gefahr: Das Virus kann von einem inkubierten Reisenden während der warmen Jahreszeit eingeschleppt und von den Mücken beim Blutsaugen aufgenommen und so übertragen werden ؘ– zumindest lässt sich dieser Fall nicht ausschließen. Reiserückkehrern, die in diesen Regionen wohnen, wird daher empfohlen, drei Wochen lang besonders vorsichtig zu sein: Mückenstiche sollen so gut es geht vermieden werden, um einen lokalen Ausbruch der Krankheit zu verhindern. Ein solches Szenario ist durchaus möglich, das haben zwei große Chikungunya-Virus-Epidemien in Italien 2007 und 2017 gezeigt. Laborversuche konnten allerdings nachweisen, dass die Übertragungsfähigkeit des Zika-Virus auf europäische und amerikanische Stämme der Tigermücke eher gering ist.
Geographische Verbreitung Ein Zika Infektionsrisiko besteht hier: Afrika, Asien, Karibik, Zentral Amerika, Nord-Amerika, Pazifische Inseln & Süd-Amerika
Ist das Zika-Virus überhaupt noch aktuell?
Infektionen mit dem Zika-Virus – und damit natürlich die entsprechenden Krankheitssymptome – sind tatsächlich seit 2017 drastisch zurückgegangen. Der Grund: Die massenhaften Erkrankungen in den Jahren 2015 und 2016 führten zu zahlreichen Immunisierungen. Wer sich einmal mit dem Virus infiziert hat, verfügt über körpereigene Antikörper und kann sich kein zweites Mal anstecken.
Dennoch ist nach wie vor Vorsicht geboten. Wie die Ereignisse während der letzten Jahre gezeigt haben, ist die Forschung am Zika-Virus trotz seiner jahrzehntelangen Bekanntheit noch lange nicht abgeschlossen. Niemand weiß, wann und wo eine Epidemie erneut ausbrechen wird und welche weiteren Komplikationen im Zusammenhang mit dem Virus auftreten können. Indem Sie sich sorgfältig schützen und etwaige Symptome nicht auf die leichte Schulter nehmen, leisten Sie einen wertvollen Beitrag, einem erneuten Ausbruch des Zika-Virus entgegenzuwirken.
Rechtshinweis: Die Informationen in diesem Artikel wurden nach bestem Wissen und Gewissen zusammengestellt, ersetzen aber den Arztbesuch nicht und dürfen auf keinen Fall zur Selbstdiagnose oder -behandlung eingesetzt werden. Im Zweifelsfall sollte immer eine Beratung durch einen fachkundigen Arzt erfolgen.
Immer auf dem aktuellen Stand: Hier finden Sie aktuelle Informationen
Sehr detaillierte Informationen zur Verbreitung des Virus erhalten Sie hier:
- ECDC, Europäisches Zentrum für die Prävention und die Kontrolle von Krankheiten
- Weltgesundheitsorganisation (WHO)
- Zentren für Krankheitskontrolle und Prävention (CDC)
Quellen
- https://de.wikipedia.org/wiki/Guillain-Barr%C3%A9-Syndrom
- Empfehlungen zur Diagnostik der Zika Virus-Infektion - BNITM
- https://ecdc.europa.eu/en/publications-data/current-zika-transmission-worldwide
- Zika epidemiology update - May 2024 (who.int)
- Zika virus (who.int)
- https://wwwnc.cdc.gov/travel/page/world-map-areas-with-zika

Dr. med. Hinrich Sudeck
Autor
Hinrich Sudeck ist Internist und Tropenmediziner und war von 1990 bis 2007 Assistenzarzt und leitender Oberarzt am Bernhard-Nocht-Institut für Tropenmedizin in Hamburg. Er leitete von 2010 bis 2015 den Fachbereich Tropenmedizin der Bundeswehr in Hamburg und absolvierte als Soldat Einsätze in Afghanistan, Mali und in Liberia im Rahmen der Ebola-Bekämpfung, nachdem er bereits seit 2003 als WHO-Experte für den Umgang mit hochansteckenden Viruskrankheiten tätig war. Neben vielen Reisen in tropische Länder hat er vier Jahre in Ghana und Nigeria gelebt und gearbeitet.