- Startseite
- Magazin
- Zahngesundheit
- Periimplantitis: Was sich gegen eine Entzündung am Implantat tun lässt
Periimplantitis: Was sich gegen eine Entzündung am Implantat tun lässt
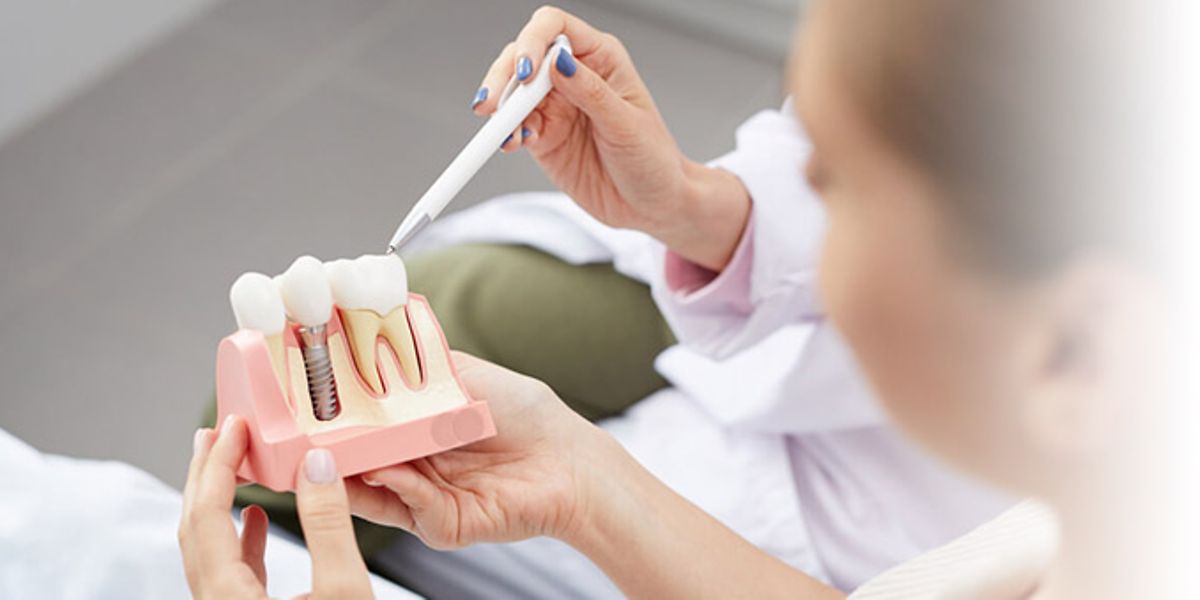
Immer mehr Menschen bekommen Zahnersatz eingegliedert, immer häufiger entstehen Entzündungen rund um das Implantat. Die breiten sich deutlich schneller aus als die am natürlichen Zahn. Um den Verlust des Implantats zu verhindern, kommt man oft an einem chirurgischen Eingriff nicht vorbei. Warum das Sondieren – das Ausmessen des Spalts zwischen Zahnfleisch und Implantat – nicht mehr reicht und wie man einer Periimplantitis vorbeugt.
Das Zahnfleisch kann sich entzünden und das kann zu Parodontitis führen. Davon dürften auch nicht allzu gesundheitsbewusste Menschen schon gehört haben. Aber was ist jetzt Periimplantitis? Die wörtliche Bedeutung ist schnell geklärt: Die griechische Vorsilbe „peri-“ steht für „um – herum“, das „-itis“ für „Entzündung“. Eine Entzündung um die künstliche Zahnwurzel herum also, genauer: die Entzündung der umliegenden Schleimhaut.
Parodontitis ist längst eine Volkskrankheit, laut Deutscher Mundgesundheitsstudie (DMS V) leiden mehr als die Hälfte der jüngeren Erwachsenen daran. In einem schubweise verlaufenden Prozess zerstört Parodontitis „Gewebe und Knochen, die für den Halt des Zahnes verantwortlich sind. Das kann Jahre oder Jahrzehnte dauern, bei aggressivem Verlauf auch nur Wochen oder Monate“, heißt es in einer Patienteninformation der Kassenzahnärztlichen Bundesvereinigung zum Thema.
Zahnzusatzversicherung ZahnFlex – 100% Kostenerstattung (inkl. TK-Leistung) für:
- Zahnbehandlungen, z.B. Füllungen und Wurzelbehandlungen
- Zahnersatz, z.B. Kronen, Inlays und Implantate
- Professionelle Zahnreinigung
Aber auch die Periimplantitis ist auf dem Vormarsch. Kein Wunder, denn allein in Deutschland werden pro Jahr mehr als eine Million Implantate gesetzt. Eine Periimplantitis „ist oftmals schlimmer und verbreitet sich schneller als eine Parodontitis an natürlichen Zähnen“, sagt Professor Hans-Christoph Lauer, Direktor der Poliklinik für Zahnärztliche Prothetik der Universität Frankfurt am Main.
Unterschiede zwischen Periimplantitis und Parodontitis
Beides sind stille Infektionen, sie bleiben also lange unbemerkt. In beiden Fällen geht es mit einer erst einmal unauffälligen Zahnfleischentzündung los. Bleiben die Vorstufen unbemerkt, können sie in beiden Fällen zum Abbau des benachbarten Kieferknochens führen. Damit wird aus der Gingivitis eine Parodontitis, aus der Mukositis wird eine Periimplantitis.
| Parodontitis | Periimplantitis | |
|---|---|---|
| Krankheitsbild | Zahnbettentzündung am Zahn mit Knochenverlust | Entzündungsbedingter Knochenverlust um ein Implantat |
| Vorstufe | Gingivitis | Mukositis |
| Nachweis | Erhöhte Sondierungstiefen mit Knochenverlust | Erhöhte Sondierungstiefen mit entzündungsbedingtem Knochenabbau |
| Ohne Behandlung | Gefahr des Zahnverlusts | Gefahr des Implantatverlusts |
Rund um das Implantat breitet sich eine Entzündung grundsätzlich schneller aus als rund um den Zahn. Denn der Zahnerhaltungsapparat hat von Natur aus effektivere Abwehrmechanismen. Der Zahn ist in der Alveole, dem knöchernen Zahnfach im Kieferknochen, in einem Faserapparat aufgehängt. Dadurch ist er einerseits leicht beweglich, das verhindert, dass der Zahn bricht, wenn man auf etwas Hartes beißt.
Andererseits, und das ist in diesem Zusammenhang entscheidend, sorgt diese Art der Befestigung dafür, dass ein sich ausbreitender Entzündungsherd im Zahnhalteapparat durch eine bindegewebige Kapsel besser aufgehalten werden kann. Das Implantat hingegen ist direkt im Knochen verankert und steht der bakteriellen Invasion wehrlos gegenüber.
Wie erkennt der Patient eine Periimplantitis?
Eine Entzündung am Implantat kann sich zwar in einer Rötung oder einer Schwellung andeuten, es kann auch zu einer Blutung beim Zähneputzen kommen. Bis die Periimplantitis allerdings symptomatisch wird, sich also in Schmerzen äußert, ist sie meist schon weit fortgeschritten und der Kieferknochen stark angegriffen, sagt Professor Jamal M. Stein vom Praxiszentrum für Implantologie, Parodontologie und Prothetik Aachen.
In der Regel sei die Periimplantitis für den Betroffenen schwer zu erkennen. „Der Patient wird selten derjenige sein, der sagt: Ich hab den Verdacht, ich hab eine Periimplantitis. Das ist mir in meiner gesamten beruflichen Laufbahn noch nicht untergekommen“, sagt Jamal Stein. Und an Erfahrung mangelt es ihm nicht: Er hat 2002 als wissenschaftlicher Mitarbeiter an der RWTH Aachen angefangen und 2007 das Praxiszentrum mitgegründet.
Wie oft zur Kontrolle beim Zahnarzt?
Wenn es nun so ist, dass Patient und Patientin die Periimplantitis eher nicht entdecken, müssen sie sich auf den professionellen Blick von Fachleuten verlassen und sich regelmäßig zum Kontrollbesuch anmelden. Was „regelmäßig“ heißt? „Den Rhythmus legt der Zahnarzt fest, der den Zahnersatz eingegliedert hat“, sagt Professor Florian Beuer, Direktor der Zahnärztlichen Prothetik am Centrum für Zahn-, Mund- und Kieferheilkunde der Charité Berlin. Bei manchen Patienten reiche es, wenn sie sich alle sechs Monate untersuchen lassen, andere kämen viermal im Jahr oder noch öfter.
Grundsätzlich empfiehlt auch Jamal Stein eine solche Frequenz. Und ergänzt: Zwei Kontrolltermine im Jahr – und mindestens einmal zur professionellen Zahn- und Implantatreinigung, das reiche nur in wenigen Fällen. Nämlich nur dann, wenn der Patient ein absolut gesundes Implantat hat, noch keine Anzeichen von Mukositis und wenn er auch noch keine Parodontitis hatte in der Vergangenheit.
Ebendies sei aber bei den wenigsten Patienten mit Zahnersatz der Fall: „Zwar kommt es vor, dass Patienten ihre Zähne aus anderen Gründen verlieren, etwa durch einen Unfall. Aber in den meisten Fällen ist Parodontitis der Grund.“
Was verbirgt sich hinter dem "sondieren"?
Zentrales Element bei der Diagnose ist die Untersuchung mit der Parodontalsonde. Durch den sogenannten Parodontalen Screening-Index (PSI) wird getestet, wie tief sich die Sonde in den Spalt zwischen Zahnfleisch und Zahn eindringen lässt. Beim gesunden Patienten liegt das Zahnfleisch ganz fest an und verhindert, dass Bakterien in Richtung Zahnwurzel vordringen. Als gesund gilt eine Sondierungstiefe von bis zu drei Millimetern.
Wie erkennt der Zahnarzt eine Periimplantitis?
Bei einer Parodontitis führt eine Zahnfleischentzündung zu einem Anheftungsverlust: Das Zahnfleisch löst sich von der Oberfläche, es bilden sich Taschen, in denen sich weitere Bakterien ansiedeln können. In diese Taschen kann die Sonde tiefer vordringen als im gesunden Zustand. Somit nimmt die Sondierungstiefe zu. Ist die Sondierungstiefe erhöht, ist das tendenziell ein schlechtes Zeichen – sowohl am Zahn als auch am Implantat.
Am Zahn können sechs oder mehr Millimeter ein Indiz für eine schwere Parodontitis sein. Am Implantat hat man die Diagnostik im Jahr 2018 neu definiert – nach einem gemeinsamen Workshop von American Academy of Periodontology und European Federation of Periodontology und zwar in einer neuen Klassifikation, die auch periimplantäre Zustände und Erkrankungen umfasst. Sondieren reicht nicht mehr, man braucht nun außerdem ein Röntgenbild, sofern die Sondierungstiefe im Vergleich zur letzten Untersuchung erhöht ist.
„Periimplantitis wird heute nicht mehr nur anhand der Sondierungstiefe diagnostiziert, sondern auch anhand des röntgenologisch sichtbaren Knochenabbaus“, so formuliert es Professor Stein. Ist eine Sondierungstiefe erhöht (etwa auf 5 bis 6 Millimeter), ohne dass sich der Knochen abbaut und ohne dass nach einer Berührung eine Blutung einsetzt, liegt wahrscheinlich keine Periimplantitis vor.
Wie beugt man einer Periimplantitis vor?
Es gelten grundsätzlich die gleichen Empfehlungen, wie sie im Text „Zahnimplantate: Was Sie für das Einsetzen beim Zahnarzt wissen müssen“ gegeben sind: zum regulären Zähneputzen und zur Sonderbehandlung für die Zahnzwischenräume in Kombination mit patientenindividuell abgestimmten Kontrollbesuchen beim Zahnarzt und Terminen zur Professionellen Zahn- und Implantatreinigung.
Im Zusammenhang mit dem Zähneputzen ergänzt Stein noch die Bedeutung der angepassten Hygiene: „Der Patient sollte sich von seiner Prophylaxe-Helferin genau zeigen lassen: Wie putze ich rund um meinen Zahnersatz richtig? Denn jedes Implantat ist ein bisschen anders.“
Was macht der Arzt gegen Periimplantitis?
Sollte nur das Anfangsstadium vorliegen – eine Mukositis mit einer Sondierungstiefe von mehr als drei Millimetern, aber ohne Knochenverlust, reicht eine mechanische Reinigung des Implantats von Belägen, beispielsweise mithilfe von Handinstrumenten oder Ultraschall- beziehungsweise Pulverstrahlgeräten.
Hat sich aber der Knochen abgebaut und es liegt eine Periimplantitis vor, so müssen sich Patientinnen und Patienten in den meisten Fällen einer zweiphasigen Behandlung unterziehen: zuerst einer nicht-chirurgischen und dann einer chirurgischen Therapie. In den allermeisten Fällen ist die chirurgische Therapie bei einer Periimplantitis absolut notwendig. Schließlich sei die nicht-chirurgische Therapie am Implantat weniger effektiv als am Zahn, so Jamal Stein.
Die erste Therapiestufe ähnelt der Mukositistherapie: mechanische Reinigung von Implantat und Zahnfleischtaschen, eventuell kombiniert mit einer Chlorhexidinspülung, einer Laserbehandlung (Photodynamische Therapie, PDT) oder einer lokalen Antibiotikagabe. „Dadurch wird die Entzündung zurückgehen, vielleicht reduziert sich auch die Sondierungstiefe“, so Facharzt Prof. Stein.“ Aber häufig ist die Reduktion eher moderat, so dass in den meisten Fällen nicht zu erwarten ist, dass das Problem durch die nicht-chirurgische Therapie verschwindet.“
Allerdings gibt es keine zweite Therapiestufe ohne die erste: Die zurückgedrängte Entzündung ermöglicht die Operation. Der operative Eingriff besteht darin, das umgebende Weichgewebe am Implantat aufzuklappen, um Zugang zur kontaminierten Implantatoberfläche und zum Knochendefekt zu bekommen. Das ist die sogenannte Zugangslappen-Operation.
Für das weitere Vorgehen gibt es dann drei Möglichkeiten:
- Reinigung der Oberfläche des Implantats.
- Reinigung plus regenerative Therapie: Knochenersatzmaterial oder körpereigener Knochen wird eingesetzt, um den Defekt zu behandeln.
- Reinigung plus resektive Therapie: Implantate sind ja schraubenähnlich im Kieferknochen verankert. Mit einem rotierenden Instrument werden die Windungen des Implantats – potenzielle Nischen, in denen sich Bakterien ansiedeln können – vorsichtig abgetragen (Fachbegriff: Implantoplastik), der Knochendefekt wird eingeebnet.
Was kostet es, Periimplantitis behandeln zu lassen?
Um etwas zu den Kosten sagen zu können, muss man ein wenig ausholen. Ein Knackpunkt bei der Periimplantitis-Therapie ist die Frage nach der zuverlässigen Reinigung des Implantatkörpers: Welche chemischen Wirkstoffe versprechen den nachhaltigsten Erfolg und welche Techniken?
Unter anderem wird heute auch mit Elektrolyse gegen die Bakterien gearbeitet: Bei der sogenannten Galvosurge-Methode wird eine spezielle Spüllösung unter Strom gesetzt, um das Implantat zu dekontaminieren. Vieles wird ausprobiert und weiterentwickelt. „Und es läuft momentan die Diskussion: Was ist der Goldstandard? Aber noch steht das nicht fest“, sagt Experte Jamal Stein. Entsprechend lässt sich die Frage nach den Kosten der Therapie nicht so pauschal beantworten.
Dennoch könne man für die nicht-chirurgische Therapie inklusive Anästhesie von Kosten von etwa 40 bis 50 Euro pro Implantat ausgehen. Die chirurgische Therapie ist teurer. „Die Kosten für eine regenerative Therapie – also inklusive Knochenaufbau – können sehr unterschiedlich ausfallen: Mal reichen 200 Euro, mal sind es 300 bis 400 Euro.“ Geht es um mehrere Implantate in einem Kieferbereich, können die Kosten weiter steigen.
Ist Periimplantitis heilbar?
Lohnt sich denn all der Aufwand? Wer sein Implantat behalten will (und nicht auf Alternativen ausweichen, wie etwa eine Brücke), wird nicht vorbeikommen an Mundhygiene, Nachsorge und gegebenenfalls einer Periimplantitis-Therapie. „Heilung ist allerdings im Zusammenhang ein schwieriges Wort“, sagt Parodontologe Stein. Zumindest, wenn man darunter versteht, dass das Problem irgendwann komplett aus der Welt geschafft ist. Das komme nur in Ausnahmefällen vor.
„Ein Patient, der einmal eine Periimplantitis hatte, bleibt ein Hochrisikopatient.“ Man könne oft die Entzündung stoppen, vielleicht sogar etwas vom Knochen wiederaufbauen. Aber jede Therapie sei – zumindest Stand heute – ein Therapieversuch, so Stein: „Hundertprozentige Sicherheit gibt es nicht.“
Quellen
- https://www.prodente.de/presse/schwerpunkt/periimplantitis-verhindern.html#documents
- https://dgparo.de/wp-content/uploads/2022/02/dg-paro-forschung-praxis-klassifikation-workshop-AAP-EFP.pdf
- https://www.bzaek.de/fileadmin/PDFs/dms/Zusammenfassung_DMS_V.pdf
- https://www.kzbv.de/kzbv2022-parodontitis-de-web.media.64a68e7871fc39720bccb01c4088edfc.pdf
- Schwarz et al., 2018: Schwarz F, Derks J, Monje A, Wang HL. Peri-implantitis. Journal of clinical periodontology. 2018;45 Suppl 20: S246-S266.

Markus Düppengießer
Autor
Markus Düppengießer, Journalist und Lektor, lebt in Köln. Früher schrieb er vor allem für Tageszeitungen, heute für verschiedene Fachmedien (on- und offline) aus den Bereichen Gesundheit und Personalwesen, für ein Straßenmagazin und eine Kinderzeitung. Zudem ist er Dozent für Presse- und Öffentlichkeitsarbeit.